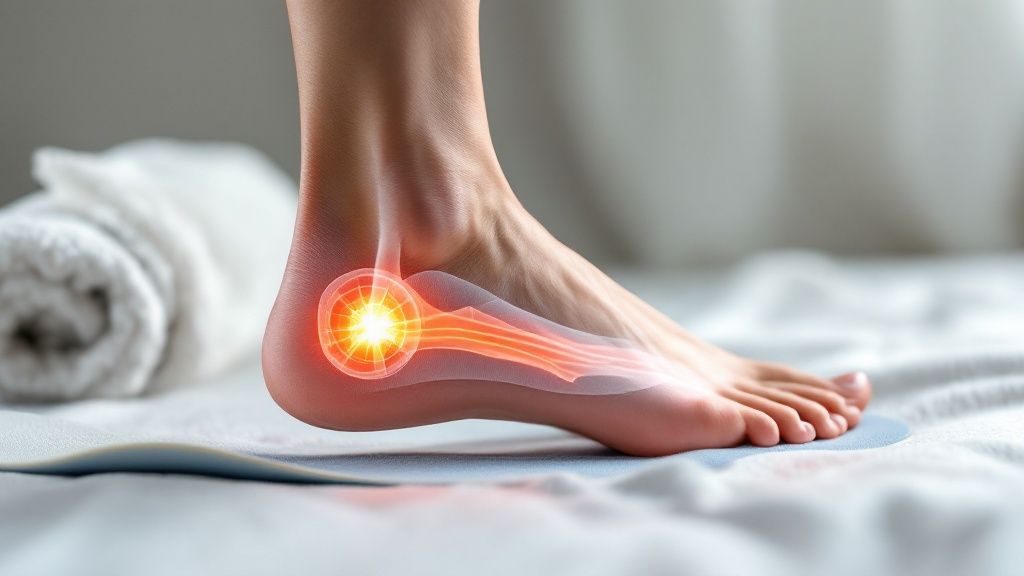
Ein Fersensporn ist meist das Erste, woran viele denken, wenn der erste Schritt am Morgen das Gefühl vermittelt, als würde man auf Glasscherben treten. Dieser stechende Schmerz in der Ferse ist ein bekanntes Alarmsignal. Doch der eigentliche Grund ist häufig eine Entzündung der Sehnenplatte an der Fußsohle, auch Plantarfasziitis genannt. Ein Fersensporn entsteht durch Überlastung, die das empfindliche System des Fußes beeinträchtigt. Ursachen können ein zu flaches Fußgewölbe, Übergewicht, intensiver Sport oder schlecht sitzende Schuhe sein, was zu einer Einbruchs des Fußgewölbes führt und die darunterliegende Sehne stark dehnt.
Dieser Artikel erklärt Ihnen verständlich, was wirklich hinter den Schmerzen steckt, welche Ursachen es gibt und welche Behandlungsschritte wirklich helfen. Sie erfahren, wann ein Arztbesuch unerlässlich ist und wie Sie aktiv zur Heilung beitragen können, um bald wieder schmerzfrei durchs Leben zu gehen.
- 1 Was wirklich hinter dem Fersenschmerz steckt
- 2 Typische Anzeichen erkennen und richtig handeln
- 3 Wie der Arzt der Ursache Ihrer Schmerzen auf den Grund geht
- 4 Bewährte Therapien für die erste Behandlungsphase
- 5 Was tun, wenn nichts mehr hilft? Moderne Therapien für hartnäckige Fälle
- 6 Aus der Praxis: Wie ich meinen Fersensporn besiegte
- 7 Fazit: Ihr Weg zur Schmerzfreiheit
- 8 Häufig gestellte Fragen zum Fersensporn
- 9 Zusammenfassung potenzieller Risiken und Nebenwirkungen
- 10 Quellen und Studien
Was wirklich hinter dem Fersenschmerz steckt
Man kann sich die Plantarfaszie wie eine straffe Sehne vorstellen, die sich unter dem Fuß von der Ferse bis zu den Zehen spannt. Sie ist der natürliche Stoßdämpfer unseres Körpers und fängt bei jedem Schritt enorme Kräfte ab. Aber wie ein Gummiband, das man zu oft und zu stark dehnt, kann auch diese Sehne bei dauerhafter Überlastung Schaden nehmen.
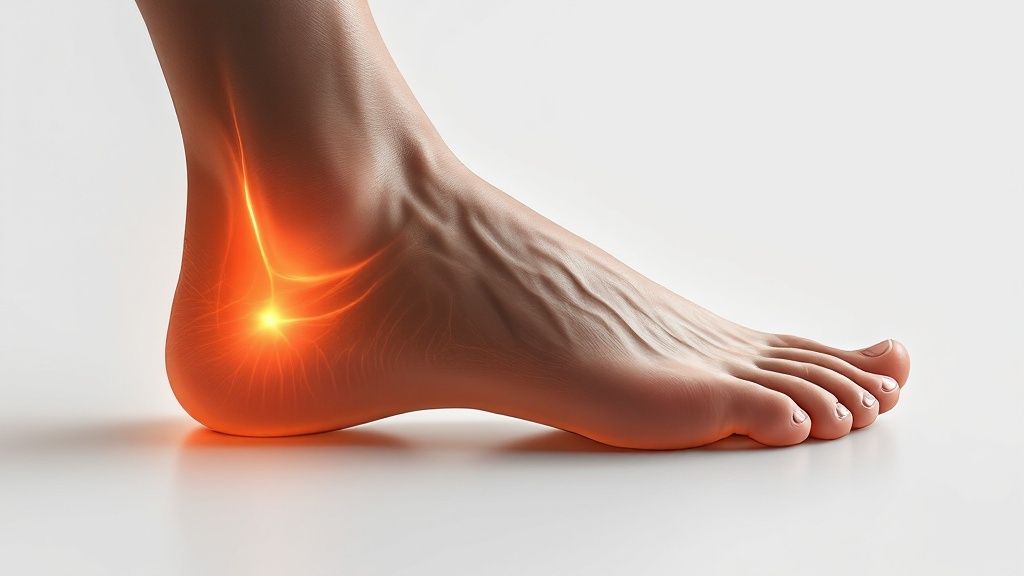
Der Teufelskreis aus Überlastung und Entzündung
Der Schmerz, der Sie plagt, kommt von winzigen Rissen und Verletzungen im Sehnengewebe. Darauf reagiert der Körper ganz klassisch mit einer Entzündung, um die Schäden zu reparieren – und genau das ist die Plantarfasziitis. Der Fersensporn selbst ist oft nur eine späte Folge dieses Problems. Als Reaktion auf den permanenten Zug an der gereizten Sehne versucht der Körper, die betroffene Stelle zu stabilisieren, indem er Kalk am Fersenbein ablagert. So entsteht über Zeit dieser knöcherne Auswuchs.
Der entscheidende Punkt ist: Nicht der Knochen tut weh, sondern das entzündete Gewebe drumherum. Es ist sogar so, dass viele Menschen einen Fersensporn haben, der auf dem Röntgenbild klar zu sehen ist, aber keinerlei Schmerzen verursacht. Umgekehrt kann man höllische Schmerzen durch eine Plantarfasziitis haben, ohne dass überhaupt ein Sporn vorhanden ist.
Typische Auslöser für die Schmerzen
Die Ursachen für diese Überlastung sind selten eindeutig, meistens ist es eine Kombination aus mehreren Faktoren. Wenn man die Schmerzen in den Griff bekommen will, muss man verstehen, woher sie kommen.
-
Mechanische Überlastung: Langes Stehen im Beruf oder intensives Training, gerade Laufen auf hartem Boden, setzt die Plantarfaszie unter enormen Stress.
-
Falsches Schuhwerk: Schuhe mit zu harten Sohlen, schlechter Dämpfung oder fehlender Unterstützung für das Fußgewölbe zwingen den Fuß in eine ungesunde Haltung und belasten die Sehne.
-
Fußfehlstellungen: Ob Knick-, Senk- oder Hohlfuß – jede Abweichung von der normalen Fußstatik verändert die Krafteinwirkung und erhöht den Zug auf die Sehnenplatte.
-
Weitere Risikofaktoren: Übergewicht erhöht den Druck auf die Füße mit jedem einzelnen Schritt. Auch eine verkürzte Wadenmuskulatur kann den Zug auf die Ferse und damit auf die Sehne deutlich verstärken.
Schätzungen gehen davon aus, dass rund 10 % der Bevölkerung in Deutschland mindestens einmal im Leben mit Fersenschmerzen zu kämpfen haben. Damit gehört die Plantarfasziitis zu den häufigsten orthopädischen Beschwerden. Studien belegen den engen Zusammenhang zwischen Entzündung und Spornbildung: Bei Menschen mit einer Plantarfasziitis steigt die Wahrscheinlichkeit für einen sichtbaren Fersensporn auf 50 % bis 89 %, während er bei beschwerdefreien Personen viel seltener zu finden ist [1].
Typische Anzeichen erkennen und richtig handeln
Ein Fersensporn bzw. eine Plantarfasziitis kündigt sich selten leise an. Meistens beginnt es mit einem stechenden Schmerz, der einem den Atem raubt – vor allem bei den ersten Schritten nach dem Aufstehen. Viele Betroffene beschreiben das Gefühl, als würden sie direkt auf einen Nagel oder eine Reißzwecke treten.
Dieser Anlaufschmerz, wie Mediziner ihn nennen, ist das klassische Erkennungszeichen. Über Nacht, in der Ruhephase, verkürzt und verhärtet sich die Plantarfaszie unter dem Fuß. Die ersten Schritte am Morgen dehnen diese Sehnenplatte dann ganz abrupt, was den heftigen Schmerz auslöst. Man hat oft das Gefühl, den Fuß erst einmal „einlaufen“ zu müssen, bis der Schmerz nach einigen Minuten erträglicher wird.
Das Auf und Ab der Beschwerden
Was die Schmerzen bei einer Plantarfasziitis so tückisch macht, ist ihr wechselhafter Verlauf. Lässt der morgendliche Anlaufschmerz erst einmal nach, stellt sich oft eine trügerische Besserung ein. Man denkt vielleicht, das Schlimmste sei überstanden.
Doch der Schein trügt. Nach längerer Belastung – sei es ein langer Arbeitstag im Stehen, ein ausgedehnter Spaziergang oder eine Sporteinheit – kehrt der Schmerz oft mit voller Wucht zurück. Der Charakter des Schmerzes ändert sich dann häufig; er wird als dumpf, brennend oder ziehend wahrgenommen. Ebenfalls typisch ist ein starker Druckschmerz, der sich meist punktgenau an der Unterseite des Fersenbeins lokalisieren lässt, genau dort, wo die Plantarfaszie ansetzt.
Wann Sie einen Arzt aufsuchen sollten
Auch wenn man bei Fersenschmerzen anfangs mit Schonung und Kühlen einiges erreichen kann, gibt es klare Warnsignale, bei denen Sie nicht zögern sollten, professionellen Rat einzuholen. Eine Selbstbehandlung auf gut Glück ist hier der falsche Weg und kann alles nur noch schlimmer machen. Warnung: Jegliche Form der Eigenmedikation ohne ärztliche Diagnose ist riskant und kann zu einer Verschlechterung der Symptome führen.
Ein Arztbesuch ist keine bloße Option, sondern der entscheidende Schritt zu einer korrekten Diagnose und einer wirksamen Behandlung. Nur ein Fachmann kann andere Ursachen für Ihre Schmerzen ausschließen und einen auf Sie zugeschnittenen Therapieplan entwickeln.
Suchen Sie unbedingt eine Ärztin oder einen Arzt auf, wenn einer der folgenden Punkte auf Sie zutrifft:
-
Anhaltende Schmerzen: Die Beschwerden werden trotz Schonung und einfachen Maßnahmen nach zwei Wochen nicht besser oder verschlimmern sich sogar.
-
Starke Schmerzintensität: Der Schmerz ist so heftig, dass er Sie im Alltag stark einschränkt, Sie humpeln oder bestimmte Bewegungen bewusst vermeiden.
-
Zusätzliche Symptome: Neben den Schmerzen bemerken Sie Schwellungen, Rötungen, ein Wärmegefühl im Fersenbereich oder bekommen sogar Fieber. Das können Hinweise auf eine akute Entzündung oder andere ernsthafte Erkrankungen sein.
-
Ausstrahlende Schmerzen: Der Schmerz zieht vom Fuß in den Unterschenkel oder das Sprunggelenk.
-
Schmerzen in Ruhe: Sie haben nicht nur bei Belastung, sondern auch in Ruhephasen oder nachts starke Schmerzen.
-
Unsicherheit: Sie sind sich einfach unsicher, woher die Schmerzen kommen, und möchten eine klare Diagnose, um endlich gezielt etwas dagegen tun zu können.
Ein frühzeitiges Gespräch mit einem kompetenten Arzt ist der Schlüssel, um zu verhindern, dass die Beschwerden chronisch werden. So legen Sie den Grundstein für eine erfolgreiche Heilung und gewinnen einen Partner auf Ihrem Weg zur Besserung.
Wie der Arzt der Ursache Ihrer Schmerzen auf den Grund geht
Der Gang zum Arzt ist oft der wichtigste Schritt auf dem Weg zur Besserung. Viele zögern, weil sie unsicher sind, was sie erwartet. Aber sehen Sie es positiv: Genau hier beginnt Ihr Weg aus dem Schmerz, und Ihr Arzt ist dabei Ihr wichtigster Verbündeter. Der gesamte diagnostische Prozess ist darauf ausgelegt, die genaue Ursache für Ihre Beschwerden zu finden und andere mögliche Probleme sicher auszuschließen.
Das Gespräch als Fundament der Diagnose
Am Anfang steht immer ein ausführliches Gespräch, die sogenannte Anamnese. Ihr Arzt möchte Ihre Situation bis ins Detail verstehen, und Ihre Antworten liefern die entscheidenden Puzzleteile. Es hilft enorm, wenn Sie sich auf typische Fragen schon ein wenig vorbereiten:
-
Wann genau schmerzt es? Versuchen Sie, den klassischen Anlaufschmerz am Morgen oder nach Pausen so genau wie möglich zu beschreiben.
-
Wie fühlt sich der Schmerz an? Ist er stechend wie ein Nagel, brennend, eher dumpf oder ziehend?
-
Was macht es schlimmer? Langes Stehen, bestimmte Schuhe, vielleicht der Sprint zum Bus?
-
Und was verschafft Linderung? Hilft Ruhe, Kühlen oder eine bestimmte Bewegung?
-
Seit wann plagen Sie die Beschwerden schon? Ist es ein neues Problem oder ein alter Bekannter?
Je genauer Ihre Beobachtungen sind, desto schneller kann der Arzt den Verdacht eingrenzen und eine erste Vermutung entwickeln.
Die körperliche Untersuchung
Im Anschluss an das Gespräch wird Ihr Arzt den Fuß genau unter die Lupe nehmen. Er wird ihn abtasten und durch gezielten Druck auf verschiedene Punkte an Ferse und Fußsohle den exakten Schmerzpunkt lokalisieren. Häufig ist das genau der Bereich, an dem die Plantarfaszie am Fersenbein ansetzt.
Darüber hinaus prüft der Arzt die Beweglichkeit Ihres Fußgelenks, testet die Stabilität und achtet auf Anzeichen von Fußfehlstellungen oder verkürzten Wadenmuskeln. Oftmals reicht diese manuelle Untersuchung schon aus, um eine Plantarfasziitis als den wahren Übeltäter hinter den Fersensporn-Schmerzen zu entlarven.
Ganz wichtig zu verstehen: Die Diagnose stützt sich nie auf ein einzelnes Symptom. Es ist immer das Gesamtbild aus Ihrer Geschichte und den Befunden der körperlichen Untersuchung, das den Arzt zur richtigen Schlussfolgerung führt.
Bildgebende Verfahren zur Absicherung
Manchmal, aber nicht immer, wird Ihr Arzt zusätzlich bildgebende Verfahren vorschlagen. Dabei geht es weniger darum, den Fersensporn zu „beweisen“, als vielmehr darum, andere mögliche Ursachen wie einen Ermüdungsbruch, eine Zyste oder rheumatische Erkrankungen auszuschließen.
Die gängigsten Methoden sind hier:
-
Röntgen: Auf einem Röntgenbild wird ein knöcherner Fersensporn sichtbar, falls einer da ist. Aber wie wir schon wissen: Der sichtbare Knochenauswuchs ist oft gar nicht der Schmerzauslöser.
-
Ultraschall (Sonografie): Dieses Verfahren ist hervorragend geeignet, um Weichteile darzustellen. Der Arzt kann damit eine verdickte oder entzündete Plantarfaszie direkt erkennen.
-
Magnetresonanztomografie (MRT): Eine MRT kommt eher selten zum Einsatz. Sie liefert aber extrem detaillierte Bilder von Knochen, Sehnen und Weichgewebe und wird vor allem bei unklaren Befunden oder vor einer geplanten Operation genutzt.
Am Ende dieses Prozesses steht eine gesicherte Diagnose. Sie ist das Fundament für einen Behandlungsplan, den Ihr Arzt gemeinsam mit Ihnen maßschneidern wird.
Bewährte Therapien für die erste Behandlungsphase
Steht die Diagnose Plantarfasziitis erst einmal fest, beginnt der wichtigste Teil: die gezielte Behandlung. Die gute Nachricht vorweg: In den allermeisten Fällen bekommen Sie die Schmerzen mit konservativen, also nicht-operativen Methoden, wieder in den Griff. Was es dafür vor allem braucht, sind Geduld und Konsequenz.
Stellen Sie sich die Therapie am besten wie ein Hausbauprojekt vor. Jede einzelne Maßnahme ist ein Baustein für ein stabiles Fundament. Ihr Arzt und Ihr Physiotherapeut sind dabei die erfahrenen Architekten, die Ihnen den Bauplan an die Hand geben. Aber der Bauherr, der das Ganze Tag für Tag umsetzt, sind Sie selbst.
Dehnung als Schlüssel zur Entlastung
Einer der Hauptverdächtigen für einen überlasteten Sehnenansatz an der Ferse ist eine verkürzte Wadenmuskulatur, die zusammen mit einer verspannten Plantarfaszie enormen Zug ausübt. Genau hier setzen gezielte Dehnübungen an: Sie nehmen Spannung aus dem System und geben dem gereizten Gewebe endlich die Chance, zu heilen.
Diese Übungen sind simpel, aber ungemein wirkungsvoll, wenn Sie sie zur täglichen Routine machen:
-
Wadendehnung an der Wand: Machen Sie einen Ausfallschritt in Richtung einer Wand. Das hintere Bein – die Seite, die Sie dehnen wollen – bleibt gestreckt, die Ferse fest am Boden verankert. Schieben Sie jetzt Ihre Hüfte langsam nach vorn, bis Sie einen deutlichen Zug in der Wade spüren. Halten Sie die Dehnung für 30–45 Sekunden und wiederholen Sie das Ganze dreimal pro Seite.
-
Dehnung der Plantarfaszie: Setzen Sie sich bequem hin und legen Sie den betroffenen Fuß über das Knie des anderen Beins. Greifen Sie nun mit der Hand Ihre Zehen und ziehen Sie sie sanft in Richtung Schienbein. Sie sollten eine klare Dehnung an Ihrer Fußsohle spüren. Auch hier gilt: 30–45 Sekunden halten und mehrmals wiederholen.
Sehen Sie diese Übungen nicht als lästige Pflicht. Betrachten Sie sie als eine tägliche Investition in Ihre eigene Schmerzfreiheit. Wenige Minuten am Tag machen oft einen größeren Unterschied als jede passive Behandlung.
Kühlung und die richtige Balance aus Ruhe und Bewegung
Eine akute Entzündung schreit förmlich nach Kälte. Das ist gut so, denn Kühlung verengt die Blutgefäße, was wiederum Schwellungen lindert und die Schmerzweiterleitung drosselt. Ein einfaches Kühlpack, in ein Handtuch gewickelt und für etwa 15 Minuten auf die schmerzende Stelle gelegt, kann oft wahre Wunder wirken.
Gleichzeitig ist das richtige Maß an Aktivität entscheidend. Komplette Ruhigstellung wäre der falsche Weg, denn dadurch schwächt die Muskulatur und die Sehne verkürzt sich nur noch mehr. Belastende Sportarten wie Joggen auf hartem Untergrund oder langes Stehen sollten Sie aber erst einmal konsequent von Ihrem Plan streichen. Sanfte Bewegung, zum Beispiel beim Schwimmen oder Radfahren, kurbelt hingegen die Durchblutung an und unterstützt den Körper aktiv bei der Heilung.
Unterstützung von unten: Orthopädische Einlagen
Ihre Füße tragen Sie durchs ganze Leben – sie haben also die bestmögliche Unterstützung verdient. Gerade bei einem Fersensporn, der oft mit einer Fußfehlstellung Hand in Hand geht, sind orthopädische Einlagen ein zentraler Baustein der Therapie.
Maßgefertigte Einlagen korrigieren nicht nur Fehlstellungen wie einen Senk- oder Knickfuß. Sie betten die Ferse weich, nehmen gezielt Last von der Plantarfaszie und verteilen den Druck beim Gehen viel gleichmäßiger über den gesamten Fuß. Das Ergebnis? Eine spürbare Entlastung und weniger mechanische Reizung bei jedem einzelnen Schritt. Sprechen Sie Ihren Arzt unbedingt auf diese Möglichkeit an – für viele ist es der entscheidende Wendepunkt in der Behandlung.
Kombinieren Sie die Einlagen am besten direkt mit dem passenden Schuhwerk. Ideal sind Schuhe mit einer guten Dämpfung, einem stabilen Fersenhalt und einer leicht flexiblen Sohle. Meiden Sie harte, flache Sohlen und hohe Absätze, denn sie erhöhen den Druck auf die Ferse nur unnötig und sabotieren den Heilungsprozess.
Was tun, wenn nichts mehr hilft? Moderne Therapien für hartnäckige Fälle
Manchmal hat man alles versucht: Dehnübungen, neue Einlagen, Geduld – und trotzdem sticht der Schmerz bei jedem Schritt. Das kann unglaublich frustrierend sein. Doch genau für diese Situationen, in denen die üblichen Maßnahmen einfach nicht greifen, gibt es zum Glück weitere, spezialisierte Behandlungsoptionen. Betrachten Sie diese als die nächste Stufe, die Ihr Arzt ins Spiel bringt, wenn die Grundlagen ausgeschöpft sind.
Bei diesen weiterführenden Methoden geht es darum, die Selbstheilungskräfte des Körpers gezielt anzustoßen oder die Entzündung direkt an der Wurzel zu packen. Sie sind ein klares Zeichen dafür, dass Ihr Arzt Ihre Schmerzen ernst nimmt und nach Wegen sucht, Ihnen endlich wieder mehr Lebensqualität zu verschaffen.
Medizinisches Cannabis: Schmerzlinderung bei Fersensporn
Der Einsatz von medizinischem Cannabis stellt eine mögliche Alternative zur Operation dar. Während es keine Heilung bietet, kann es zur Schmerzlinderung beitragen. Studien und Erfahrungsberichte zeigen, dass medizinisches Cannabis bei bestimmten Schmerzarten hilfreich sein kann, was die Lebensqualität der Betroffenen verbessern könnte. Bevor Patienten sich für diese Behandlungsoption entscheiden, sollten sie jedoch ausführlich mit ihrem Arzt sprechen, um die persönlichen Vor- und Nachteile zu verstehen. Für weitere Unterstützung und Beratung durch erfahrene Ärzte in Bezug auf Schmerzen, wie etwa bei einem Fersensporn, lohnt sich ein Bsuch bei Canify clinics, hier findet man passende Ärzte, die sich mit den Themen auskennen.
Stoßwellentherapie: Ein Weckruf für die körpereigene Reparatur
Eine der wirksamsten Methoden bei einem chronischen Fersensporn ist die sogenannte extrakorporale Stoßwellentherapie (kurz ESWT). Hierbei werden hochenergetische Schallwellen von außen präzise auf das schmerzende Gewebe an Ihrer Ferse gelenkt.
Stellen Sie es sich wie einen gezielten, kräftigen Impuls vor, der die Selbstheilungskräfte des Körpers förmlich aus dem Dornröschenschlaf weckt. Diese Schallwellen kurbeln die Durchblutung an, fördern die Bildung neuer, kleiner Blutgefäße und aktivieren genau die zellulären Prozesse, die für die Reparatur des überlasteten Sehnengewebes notwendig sind. Eine Meta-Analyse aus dem Jahr 2018 bestätigte die Wirksamkeit der ESWT bei der Reduzierung von Schmerzen und der Verbesserung der Fußfunktion bei Patienten mit chronischer Plantarfasziitis [2].
Eine einzelne Sitzung ist schnell vorbei und dauert oft nur wenige Minuten. Zuerst wird der genaue Schmerzpunkt lokalisiert, dann ein Kontaktgel aufgetragen und der Therapiekopf über die Stelle geführt. Ganz schmerzfrei ist die Behandlung meist nicht, aber das Gefühl ist in der Regel gut auszuhalten. Oft sind drei bis fünf Sitzungen im Abstand von etwa einer Woche nötig, um eine nachhaltige Besserung zu erzielen. Viele Betroffene spüren aber schon nach den ersten Anwendungen eine deutliche Erleichterung.
Injektionen: Entzündungen gezielt den Kampf ansagen
Ist die Entzündung besonders hartnäckig, kann Ihr Arzt auch eine Injektionstherapie vorschlagen. Der große Vorteil: Der Wirkstoff wird direkt an den Sehnenansatz gespritzt, um die Entzündung lokal und ohne Umwege zu bekämpfen. Dafür gibt es verschiedene Ansätze:
-
Kortisoninjektionen: Kortison ist ein extrem starker Entzündungshemmer. Eine gezielte Spritze kann die Schmerzen oft erstaunlich schnell und deutlich lindern. Diese Option muss jedoch gut abgewogen werden, da Kortison bei wiederholter Anwendung das Sehnengewebe auf Dauer schwächen und das Risiko für einen Sehnenriss erhöhen kann.
-
Eigenbluttherapie (PRP): Ein spannender Ansatz aus der regenerativen Medizin. Ihnen wird eine kleine Menge Blut abgenommen und in einer Zentrifuge so aufbereitet, dass das plättchenreiche Plasma (PRP) konzentriert wird. Dieses wird dann direkt in die schmerzende Region injiziert. Die darin enthaltenen Wachstumsfaktoren sollen den natürlichen Heilungsprozess massiv anregen.
Jede Spritze birgt natürlich ein minimales Risiko für Infektionen oder Verletzungen. Daher sollte eine solche Behandlung nur von einem erfahrenen Arzt durchgeführt werden, der die Vor- und Nachteile ausführlich mit Ihnen bespricht.
Die Entscheidung für eine dieser Therapien ist immer eine individuelle Abwägung. Es geht darum, gemeinsam mit Ihrem Arzt den Weg zu finden, der für Ihre spezifische Situation die größten Erfolgsaussichten bei geringstem Risiko bietet.
Die Operation
In ganz seltenen Fällen, wenn über Monate hinweg wirklich alle konservativen und modernen Therapien versagt haben und der Leidensdruck einfach zu groß wird, kann eine Operation eine Option sein. Dabei wird entweder ein kleiner Teil der Plantarfaszie durchtrennt, um die Spannung zu nehmen, oder der knöcherne Sporn selbst abgetragen.
Ein solcher Eingriff ist aber die absolute Ausnahme. Er sollte erst nach reiflicher Überlegung und dem Ausschöpfen aller anderen Möglichkeiten in Erwägung gezogen werden, denn wie jede Operation ist er mit Risiken verbunden und bietet keine hundertprozentige Erfolgsgarantie.
Aus der Praxis: Wie ich meinen Fersensporn besiegte
Theorie ist gut, aber eine Geschichte aus dem Leben kann Mut machen. Ich selbst, der Autor dieses Artikels, litt monatelang unter einem hartnäckigen Fersensporn. Als leidenschaftlicher Läufer war die Diagnose ein echter Schock. Die ersten Schritte am Morgen waren eine Qual und an Joggen war nicht mehr zu denken.
Am Anfang versuchte ich, den Schmerz zu ignorieren – ein großer Fehler. Erst als ich meinen Orthopäden konsultierte, begann der Weg der Besserung. Mein Behandlungsplan war ein Marathon, kein Sprint:
-
Konsequente Physiotherapie: Zweimal pro Woche lernte ich gezielte Dehnübungen für Wade und Fußsohle, die ich täglich zu Hause wiederholte. Das war die absolute Grundlage.
-
Maßgefertigte Einlagen: Eine Ganganalyse offenbarte eine leichte Fehlstellung. Die neuen Einlagen fühlten sich anfangs komisch an, aber entlasteten die Ferse bei jedem Schritt spürbar.
-
Anpassung des Trainings: Statt Laufen stieg ich vorübergehend auf Radfahren und Schwimmen um. So blieb ich fit, ohne die Sehne zu reizen.
-
Der Durchbruch: Nachdem die Schmerzen nach zwei Monaten immer noch nicht ganz verschwunden waren, entschied sich mein Arzt für eine Stoßwellentherapie. Nach drei Sitzungen spürte ich eine drastische Verbesserung. Der morgendliche Anlaufschmerz war fast weg.
„Der Schlüssel war für mich die Kombination aus professioneller Hilfe und eigener Disziplin“, kann ich heute sagen. „Der Arzt gab den Plan vor, aber umsetzen musste ich ihn selbst – jeden Tag. Heute laufe ich wieder schmerzfrei, aber die Dehnübungen sind ein fester Teil meiner Routine geblieben.“
Meine Erfahrung zeigt: Geben Sie nicht auf! Mit der richtigen Strategie und der Bereitschaft, aktiv mitzuarbeiten, können Sie einen Fersensporn besiegen und zu Ihrer alten Lebensqualität zurückfinden.
Fazit: Ihr Weg zur Schmerzfreiheit
Ein Fersensporn, oder genauer gesagt die Plantarfasziitis, ist eine schmerzhafte und oft langwierige Angelegenheit. Doch die wichtigste Botschaft ist: Sie sind dem Schmerz nicht hilflos ausgeliefert. Die meisten Fälle lassen sich mit konservativen Methoden wie gezielten Dehnübungen, passendem Schuhwerk mit Einlagen und einer Anpassung der Belastung erfolgreich behandeln. Bei hartnäckigen Beschwerden bieten moderne Verfahren wie die Stoßwellentherapie eine sehr gute Chance auf Heilung.
Der entscheidende erste Schritt ist immer, bei anhaltenden Schmerzen einen Arzt aufzusuchen. Er ist Ihr Partner, der eine gesicherte Diagnose stellt und mit Ihnen gemeinsam den besten Behandlungsweg festlegt. Nehmen Sie Ihre Gesundheit selbst in die Hand, haben Sie Geduld und arbeiten Sie aktiv mit – dann haben Sie die besten Aussichten, bald wieder jeden Schritt ohne Schmerzen genießen zu können.
Ihre Handlungsaufforderung: Zögern Sie nicht länger. Wenn Sie unter Fersenschmerzen leiden, vereinbaren Sie noch heute einen Termin bei einem Facharzt für Orthopädie, um die Ursache abklären zu lassen und den ersten Schritt in ein schmerzfreies Leben zu machen.
Häufig gestellte Fragen zum Fersensporn
Rund um den Fersensporn gibt es viele Fragen und Unsicherheiten. Hier habe ich die häufigsten für Sie gesammelt und beantworte sie kurz und bündig – damit Sie schnell die Infos finden, die Sie wirklich brauchen.
Verschwindet ein Fersensporn von alleine?
Ja, oft heilt die zugrunde liegende Entzündung (Plantarfasziitis) bei konsequenter Entlastung und Geduld von selbst. Der knöcherne Auswuchs selbst bleibt zwar meist bestehen, verursacht aber in der Regel keine Schmerzen mehr, sobald die Entzündung abgeklungen ist.
Was sollte man bei einem Fersensporn auf keinen Fall tun?
Das Schlimmste ist, den Schmerz zu ignorieren und einfach "durchzubeißen". Vermeiden Sie unbedingt langes Stehen auf hartem Boden, Schuhe ohne Dämpfung und plötzliche Stoßbelastungen wie Sprünge. Unangeleitete Dehnübungen können die Sehne zusätzlich reizen.
Welche Schuhe sind bei Fersensporn am besten?
Ideal sind Schuhe mit einer exzellenten Dämpfung, einer stabilen Fersenkappe und einer guten Unterstützung für das Fußgewölbe. Gute Laufschuhe sind oft eine hervorragende Wahl, idealerweise in Kombination mit maßgefertigten orthopädischen Einlagen.
Wie lange hat man mit den Schmerzen zu kämpfen?
Das ist sehr individuell. Bei frühzeitiger und konsequenter Behandlung können die Schmerzen schon nach wenigen Wochen oder Monaten deutlich nachlassen. Unbehandelt können sich die Beschwerden aber auch über ein Jahr oder länger hinziehen.
Kann eine Operation bei Fersensporn notwendig sein?
Eine Operation ist nur in sehr seltenen, extrem hartnäckigen Fällen eine Option, wenn alle anderen konservativen und modernen Therapien über einen langen Zeitraum versagt haben. Sie ist der absolute letzte Ausweg und wird nur nach sorgfältiger Abwägung in Betracht gezogen.
Zusammenfassung potenzieller Risiken und Nebenwirkungen
Auch konservative Behandlungen können Risiken bergen. Es ist wichtig, diese im Gespräch mit Ihrem Arzt abzuwägen:
-
Stoßwellentherapie (ESWT): Kann während der Behandlung schmerzhaft sein. Kurzzeitige Rötungen, Schwellungen oder kleine Blutergüsse im Behandlungsbereich sind möglich.
-
Kortisoninjektionen: Bergen ein geringes Risiko für Infektionen an der Einstichstelle. Bei wiederholter Anwendung kann das Sehnengewebe geschwächt werden, was im schlimmsten Fall zu einem Riss der Plantarfaszie führen kann.
-
Eigenbluttherapie (PRP): Wie bei jeder Injektion besteht ein geringes Infektionsrisiko. Es kann zu vorübergehenden Schmerzen und Schwellungen an der Injektionsstelle kommen.
-
Operation: Beinhaltet allgemeine Operationsrisiken wie Infektionen, Wundheilungsstörungen oder Nervenverletzungen. Eine Erfolgsgarantie gibt es nicht.
Quellen und Studien
[1] Tahririan, M. A., et al. (2012). Plantar fasciitis. Journal of research in medical sciences : the official journal of Isfahan University of Medical Sciences, 17(8), 799–804.
[2] Sun, J., et al. (2018). Extracorporeal shock wave therapy is effective in treating chronic plantar fasciitis: A meta-analysis of RCTs. Medicine, 96(51), e9458.